
El polémico tratamiento “alucinógeno” con ibogaína que ofrece una clínica de México a estadounidenses adictos a la heroína

Emily Albert duerme un sueño intranquilo en el sótano de una clínica de tratamiento de drogas, ubicada en un pueblo cerca de la frontera entre Estados Unidos y México.
Tiene alucinaciones con su hijo: lo ve como si fuera adicto a la heroína, lo imagina pasando por rehabilitación y tratando desesperadamente de no volver a consumir.
Pero en realidad, la adicta es ella y no su hijo.
De hecho, esta estadounidense está recibiendo un tratamiento "psicodélico" para intentar controlar su adicción a los opiáceos.
Pero el medicamento con el que se le trata, llamado ibogaína, es una droga prohibida en Estados Unidos.
Por eso, ella, como otros cientos de personas de su país, cruzan a México para recibir la droga que, según algunos estudios, podría ser efectiva para detener la adicción y controlar el síndrome de abstinencia.
Y es que, a diferencia de otras terapias que necesitan de dosis diarias y seguimiento como la buprenorfina o la metadona, la ibogaína solo requiere un tratamiento único.
Legalidad y riesgos de la ibogaína
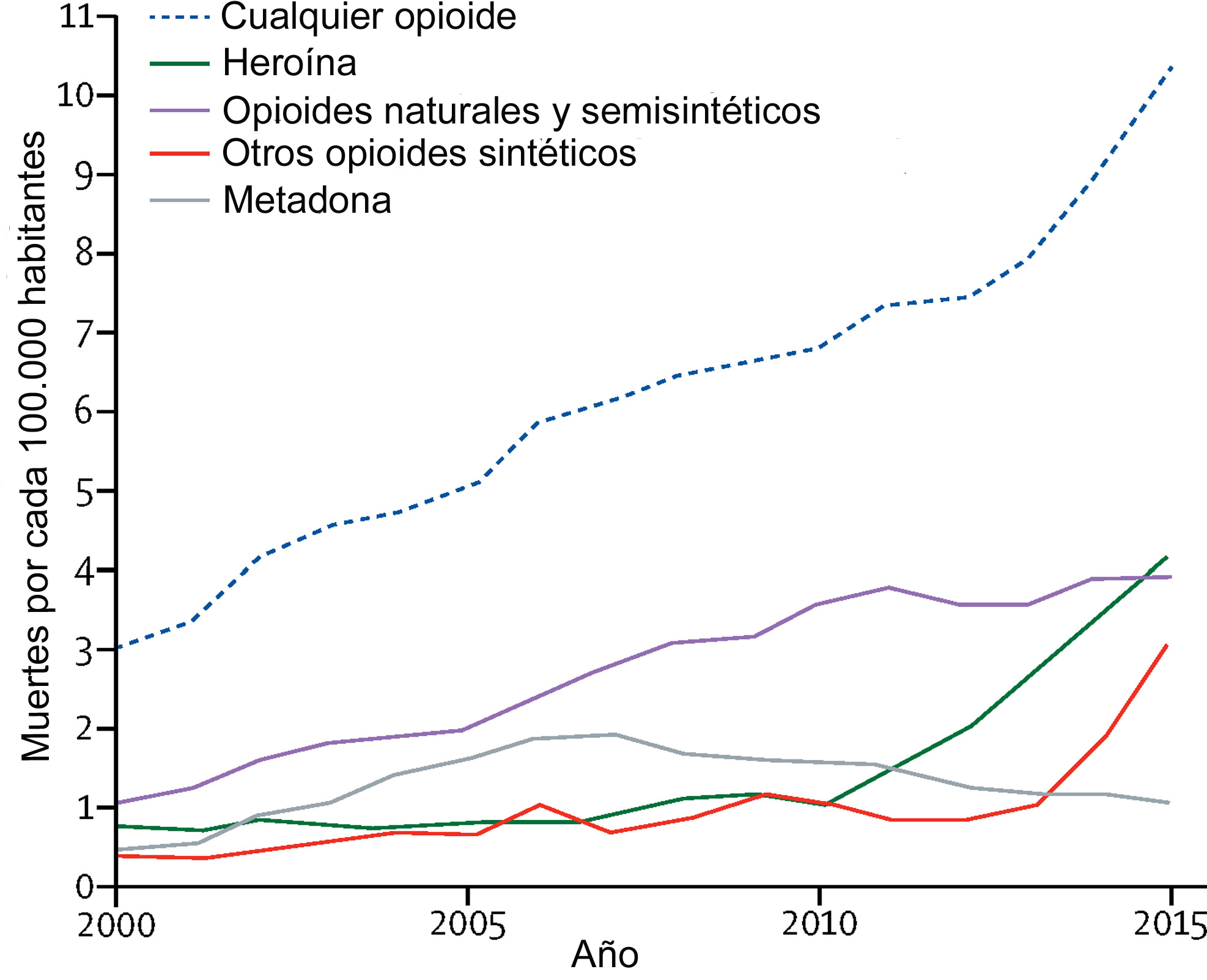
- La ibogaína es un alcaloide que se ha asociado con al menos 19 muertes. Dado que es una droga que no está regulada, el saldo real podría ser mucho mayor
- En Nueva Zelanda, el único país que ha regulado su uso, el consejo asesor médico Medsafe informó que "el número de muertes debidas a la metadona, el narcótico más controlado, fue un poco mayor que el asociado con la ibogaína".
- La sustancia es ilegal en Estados Unidos, Francia, Suecia, Dinamarca, Bélgica, Polonia, Croacia y Suiza, y está fuertemente restringida en Reino Unido en virtud de la Ley de Sustancias Psicoactivas de 2016
Qué es la ibogaína
Esta droga, junto con otros alucinógenos, como el LSD y la psilocibina (hongos mágicos), son sustancias incluidas en la llamada Lista I en Estados Unidos: sustancias que no tienen aplicación médica y que no son seguras para su uso, incluso bajo supervisión profesional.
Los efectos secundarios incluyen alucinaciones, pero también convulsiones y, en algunos casos, complicaciones cardíacas potencialmente fatales.
Pese a todo, hay un creciente cuerpo de evidencia que sugiere que su inclusión en ese rango de la lista no tiene suficiente evidencia científica.
"Básicamente, (el rechazo) se debe a una reacción violenta contra la psicodelia de los años 60", afirma Thomas Kingsley Brown, antropólogo y profesor de química de la Universidad de California en San Diego.
En una investigación de ocho años financiada por la Asociación Multidisciplinaria de Estudios Psicodélicos (MAPS), Brown siguió los resultados de varios adictos que fueron tratados con ibogaína.
"Aproximadamente el 90% de las personas en el estudio tuvieron una reducción drástica en el síndrome de abstinencia cuando se esperaba que estuvieran en su peor momento", explica.
Brown indica que la gravedad de las adicciones de sus pacientes se redujo durante un período de seguimiento de 12 meses y también mejoraron las relaciones con la familia y otros seres queridos.
Las secuelas
Dos días después del tratamiento con ibogaína, Albert está sentada en una terraza en la clínica con vista al océano Pacífico y se da cuenta de que ni siquiera ha pensado en drogarse en dos días.
Eso no le había sucedido en 10 años.
"Es como que tomaron mi adicción y la metieron en un ascensor, y la enviaron cien pisos más abajo", comenta.

A los 14 años, Albert pasó por una cirugía menor en el dedo gordo del pie después de una lesión en un partido de baloncesto.
El doctor le recetó Percocet para el dolor, una combinación de oxycodina y paracetamol.
"Recuerdo la primera vez que probé una tableta. No sabía si se trataba de los antibióticos que mi madre me había dado, pero yo decía ‘eso es genial, voy a descubrir qué fue eso’".
Durante los días siguientes se tomó una píldora más, luego otra… Pronto pasó de las medicinas a la heroína.
El camino a la frontera
Como la ibogaína es ilegal y poco conocida en Estados Unidos, las personas con adicción que buscan nuevas alternativas viajan a México como último recurso.
Dos días antes del tratamiento, Albert estaba atravesando una etapa de crisis, atrincherada en una habitación de hotel en el norte de San Diego.
No contestaba la puerta o el teléfono y un empleado de la clínica, enviado para recogerla, temía que hubiera sufrido una sobredosis.
Cuando finalmente respondió, se produjo un breve altercado.
"O se va con usted, o se va con la policía", le dijo por teléfono Thom Leonard, el dueño de la clínica al empleado que había ido por ella.
Albert eligió finalmente la rehabilitación.
El tratamiento en esta clínica cuesta entre US$5.000 y US$12.000, dependiendo de la duración de la estadía y del programa.
Los padres de Albert terminaron pagando la cuenta, pero Leonard dice que hace descuentos y tratamientos probono para aquellos que no pueden pagar.
Si bien esta clínica tiene una buena reputación entre los investigadores independientes, los lugares de tratamiento con ibogaína en México y en otros lugares no están regulados, lo que dificulta determinar el nivel de conocimiento médico y la seguridad que ofrecen.
Terapia en la mira
Entre 1990 y 2008, al menos 19 personas murieron dentro de las primeras 72 horas después del tratamiento.
Los investigadores de la Universidad de Nueva York analizaron la autopsia y los datos toxicológicos de esos fallecimientos y los resultados dejaron mucho que desear.
Descubrieron que la mayoría de los pacientes sufrían afecciones cardíacas o hepáticas preexistentes o aún tenían opiáceos en su sistema, situaciones para las que está contraindicado la administración de ibogaína.
Un estudio de 2015 encontró problemas similares en otras tres muertes y reportes de frecuencia cardíaca peligrosamente lenta asociada con la toma del medicamento.
Y es que la ciencia detrás de la eficacia de la ibogaína es tema de debate.
Un estudio realizado en ratones en 2008 por la neuróloga Dorit Ron descubrió que la ibogaína aumenta el nivel de una proteína cerebral llamada GDNF, que previene el desarrollo de la adicción.
Pero los investigadores interesados en esta droga reconocen que todavía se necesitan más estudios sobre su seguridad.

Entonces, ¿cuáles son las posibilidades de que una sustancia alucinógena, de la Lista I, se apruebe para uso médico en Estados Unidos?
No es tan complicado como parece.
La Administración de Alimentos y Medicamentos de Estados Unidos aprobó recientemente la realización de ensayos de Fase III para el MDMA, el componente activo del éxtasis.
El estudio tiene como fin determinar su potencial uso en el tratamiento del estrés postraumático.
Si finalmente es aprobado, podría tener un gran impacto en la opinión pública.
El tratamiento
La mañana siguiente de su llegada, el personal médico llevó a Albert a hacerse análisis de sangre y electrocardiograma para asegurarse que era apta para recibir tratamiento.
En la noche, en una habitación con poca luz, una enfermera le insertó un catéter y le colocó un equipo para monitorear su corazón.
Luego, un médico le dio tres pastillas de ibogaína.
Con música tranquilizadora e instrumental, Albert pareció quedarse dormida.
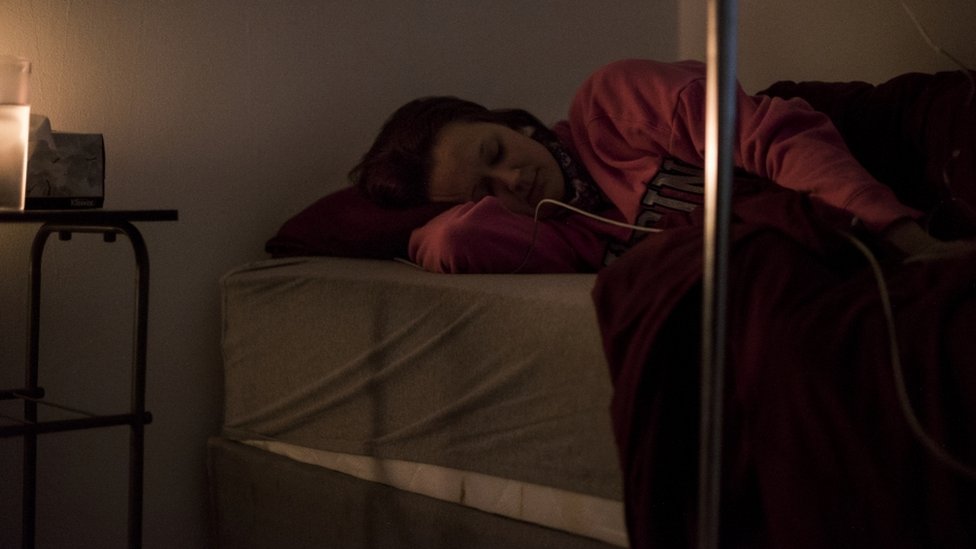
Por momentos, gritaba y parecía que tenía una pesadilla, hasta que volvía otra vez la calma.
Mientras tanto, estaba experimentando vívidas alucinaciones.
Permaneció en ese estado durante más de 24 horas.
"Hubo un recuerdo de la infancia que no sabía que estaba allí. Seguía dando vueltas y vueltas y cada vez que veía un poco más ", recordó después.
Leonard, el jefe de la clínica, dice que esa es una parte importante del proceso.
"Revisas tus traumas, pero los ves desde una nueva perspectiva. Y puedes hacer las paces con estas cosas, o al menos pasar de ellas", sostiene.
A Emily, de momento, la terapia parece haberle dado resultados.
Dos meses, no ha vuelto a consumir drogas.
